En påstand som stadig vekk dukker opp i debatter rundt alternativ behandling er at heller ikke innen "skolemedisinen" er det særlig mye behandling som egentlig har god dokumentert effekt.
Kommentatoren Arne Skjærvik som den siste tiden har herjet mitt kommentarfelt med en tirade av faktafeil og vrangforestillinger skrev blant annet:
Har legemiddelindustrien dokumentert effekt? Det er gjort 2 store undersøkelser. Den ene fra Office of Technology Assesment i 1978, og den andre fra National Academy of Science i 1985, hvor begge viser at:
80-90% av behandlinger som legevitenskapen brukte, ikke var klinisk, kontrollerte undersøkelser.
Med andre ord: Bare 10-20% av medisinsk behandling har dokumentert effekt. En kraftig påstand som har sitt utspring i en femti år gammel studie som er feiltolket. Bob Imrie har forklart hvor Arne Skjærvik har sine tall fra, og hvorfor Skjærvik feiltolker dette grovt:
The original claim that 'It has been estimated that only 10 to 20% of all procedures currently used in medical practice have been shown to be efficacious by controlled trial' first appeared in print in a document published by the U.S. Congressional Office of Technology Assessment (OTA) in 1979 and was repeated in 1983. The claim stems from the comments of OTA advisory panel member and noted epidemiologist, Kerr White.
Dr White based his informal '10-20%' estimate on a 1963 paper that reported on two surveys of the prescribing practices of 19 family doctors in a northern British town for 2 weeks (one conducted in December 1960, and another in March 1961). Interestingly, the paper was never intended to evaluate the science of medical practice, rather its purpose was to look toward controlling prescribing costs in terms of standard (i.e., 'generic') versus 'proprietary' drugs. The 'intent' of each prescription was analyzed according to how specific it was for the condition. Intent was 'specific' for the condition for which it was pre-scribed only about 10% of the time; 'probable' in about 22%; 'possible' in 26%; 'hopeful' in 28%; 'placebo' in 10%; and, 'not stated' in 3.6%. From these data White estimated that 'specific measures' accounted for 10-20% of the benefits of patient care, that the combined placebo and other non-specific effects accounted for another 20-40%; and the rest (which he referred to as a 'mystery') accounts for 40-70%.
Og videre:
Little about these surveys was relevant to medical practice across-the-board when they were first published nearly four decades ago, and they are almost certainly even less relevant today. Dr White himself has noted that his assessments were never intended to be applied generally.
Likevel gjør selvsagt Skjærvik akkurat det. Generaliserer ut fra en studie fra en helt annen tid, et helt annet sted, med en helt annen målsetning og med snevre data. Påstanden er altså beviselig feil, men Sjærvik kommer dessverre til å fortsette å spre denne usannhet på samme måte som han ignorerer alle andre korreksjoner han hele veien får.
Steven Novella forklarer litt enklere:
The 15% figure comes from a small survey of primary practice offices in the north of England conducted in 1961 – that’s right, almost half a century ago. Further, the survery was never intended to assess the degree to witch primary practices were evidence-based, but rather was looking at whether treatments were “specific” from the point of view of insurance reimbursement. So the 15% figure is misrepresented and half a century out of date.
I andre debatter jeg har deltatt i har det blitt hevdet at bare rundt 50% av skolemedisinsk behandling har dokumentert effekt. Halvparten av den behandling du får av din lege er altså ikke noe bedre enn den du får om du oppsøker en alternativ behandler. Denne andel på 50% kommer fra en artikkel hos BMJ - Clinical Evidence. Her finner vi denne oversikten:
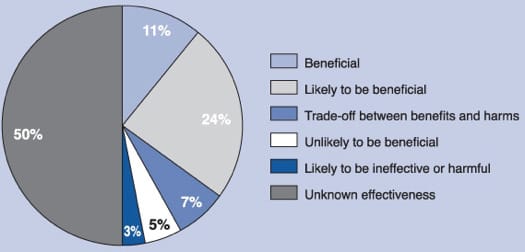
I følge dette diagrammet har halvparten av alle behandlingsmetoder ikke blitt testet skikkelig. Vi har altså ikke høykvalitets dokumentasjon på at de egentlig virker. Av den halvdel som er testet er det til og med en viss andel som har dårlig effekt eller er direkte skadelig. Leser vi dette diagrammet ukritisk kan det se ut som om bare rundt 35-42% av alle behandlingsmetoder faktisk har god dokumentert effekt.
De som trekker frem disse tallene overser likevel en viktig ting, nemlig teksten som står sammen med diagrammet:

Dette er altså en analyse av 3000 behandlingsmetoder BMJ Clinical Evidence har vurdert, men sier ingenting om hvor utbredt de faktisk er på legekontor og sykehus. Dette skal vi komme nærmere tilbake til, men det er flere viktige momenter å trekke frem.
Den først vi bør merke oss er at den halvdel som ikke har god dokumentert effekt også inneholder alternativ behandling, for eksempel akupunktur mot ryggsmerter og rød solhatt mot forkjølelse. Oversikten gjelder altså ikke bare skolemedisinsk behandling, men derimot alle slags behandlingsmetoder som brukes innen helsevesenet i større eller mindre grad - som regel mindre. Vi vet fra Norge at det dessverre ofte benyttes akupuktur i fødestuer, selv om dette mangler dokumentasjon på effekt. Det at en behandlingsmetode tilbys i et sykehus betyr ikke at det er skolemedisin.
Den "udokumenterte halvdel" inkluderer også behandlingsmetoder som er vanskelig eller uetisk å teste i kliniske studier. Bør man stanse en blødning hvis pulsåren er revet av? Dette kan man ikke teste i en kontrollert studie, men kunnskap om kroppen og tidligere erfaring tilsier at det å stoppe blødningen er riktig behandling. En slik behandling vil altså strengt tatt mangle en randomisert, kontrollet studie (RCT) som dokumenterer effekt, og havner derfor i den halvdelen som i følge diagrammet er udokumentert, men som ingen vil betvile er effektiv behandling likevel.
Det blir altså svært misvisende å si at 50% av skolemedisinsk behandling mangler dokumentert effekt ut fra disse tallene. Det er å forvrenge statistikken grovt. Både fordi denne halvdel inneholder mye som ikke inngår i skolemedisinsk behandling, og fordi tallene ikke er basert på de behandlingsmetoder som faktisk er i utbredt bruk av leger. Det er naturlig å anta at den store majoritet av behandlingsmetoder som mangler dokumentert effekt heller ikke brukes i noen særlig grad.
Vi bør derfor heller se på hva statistikkene viser for behandlingsmetoder som faktisk brukes. Det finnes flere studier som har sett på dette. En britisk studie publisert i 1996 så på legejournaler for 122 etterfølgende pasientbesøk på et legekontor over to dager. Behandlingene som ble gitt ble deretter sjekket opp mot medisinske forskningsdatabaser for å se hva slags klinisk dokumentasjon som fantes. Her fant de at rundt 30% av behandlingsmetodene var basert på dokumentasjon fra RCTer, og rundt 50% var basert på overbevisende ikke-eksperimentell dokumentasjon. Ergo konkluderte denne studien med at 81% av behandlingsmetodene hadde god dokumentasjon for effekt.
(Med "overbevisende" menes at samtlige forskere var enige om at dokumentasjonen fra klinisk erfaring var svært god, for eksempel å stanse en blødning eller å bruke et medikament "off-label". Å bruke medikamenter off-label betyr at man bruker det for en sykdom/tilstand det ikke er direkte testet for, men hvor man med stor grad av sikkerhet kan anta at den vil ha god effekt fordi sykdommene har samme årsak.)
En tilsvarende studie publisert i The Lancet i 1995 viste noenlunde tilsvarende tall. Her så man på 109 pasienter i løpet av en måned på et sykehus i Oxford, England. Disse pasientene hadde alle fått en sikker diagnose, og man vurderte i etterkant hvor stor andel av behandlingene de fikk som var evidensbasert. Forskerne fant at 53% hadde RCTer som viste effekt, og 29% hadde overbevisende ikke-eksperimentelle data. Totalt hadde altså 82% av behandlingsmetodene som ble brukt god dokumentasjon på effekt.
Dette var begge studier fra Storbritannia. La oss se på noen andre land. Tall fra Sverige viste omtrent det samme. 50% av behandlingsmetodene brukt ved et svensk sykehus var underbygget av RCTer, mens 34% var basert på overbevisende ikke-eksperimentell dokumentasjon. Totalt hadde 84% dokumentert effekt. En studie fra Spania hvor man så på 2341 behandlinger gitt over et års tid på et sykehus viste at 55% av behandligsmetodene var rotfestet i RCTer, mens 38% hadde overbevisende ikke-eksperimentell dokumentasjon. Totalt 93% med god dokumentasjon.
En gjennomgang av forskningslitteraturen (15 studier) viste at i snitt 76% av skolemedisinske behandlingsmetoder hadde god dokumentert effekt. De resterende 24% av behandlingsmetodene er likevel sjelden helt uten dokumentert effekt. De vil ofte ha en sannsynlig effekt og virkningsmekanisme, selv om den ennå ikke er dokumentert gjennom RCTer eller overbevisende kliniske data. Dette avhenger også litt av hvilket fagfelt man ser på. Innenfor enkelte deler av medisinen er det nesten 100% dokumentert effekt for metodene som brukes, men det for andre deler kan det være ned mot 50%.
Pensjonert professor i alternativ og komplementær behandling, Edzard Ernst, har uttalt seg om BMJ Clinical Evidence-statistikken som jeg trakk frem i starten, og sier:
Firstly, the low percentage of proven treatments is partly due to the fact that this figure includes alternative medicine.Secondly, the figure relates to all treatments even those that are very rarely used. If you look at the percentage of effective treatments that are actually in daily use, you arrive at figures around 80%.Thirdly the process of applying science to medicine is relatively young – so we are looking at work in progress.Fourthly, if one area is not optimal, this is no reason to allow another one to be even worse.
Det er helt klart at en del behandlingsmetoder innenfor skolemedisinen, kanskje rundt 50%, mangler høykvalitets dokumentasjon på effekt. Det betyr at det ikke er utført store randomiserte, kontrollerte studier som viser at effekten er bedre enn placebo, og at behandlingen også er trygg. En del av denne halvdel er likevel ikke mulig å teste fordi vi vet gjennom kunnskap og kroppens fysiologi at behandlingen virker, f.eks. gi blodoverføring til noen som har mistet mye blod. Andelen skolemedisinsk behandling som har god dokumentasjon på effekt gjennom enten RCTer eller rotfestet i kunnskap om kroppen ligger derfor på rundt 80%. Innen alternativ behandling er andelen nær 0%.
Som Ernst påpeker, er skolemedisinen i kontinuerlig utvikling, og mange skolemedisinske behandlingsmetoder er relativt ferske. Metoder som over tid viser seg å ikke virke etterhvert som RCTer dukker opp, vil forkastes. Medisinsk behandling utvikler seg, modnes og blir stadig bedre.
Slik er det sjelden innen alternativ medisin, hvor man har et religiøst forhold til sine metoder, som derfor overlever på tross av negativ klinisk dokumentasjon. Selv etter at man i flere tiår har lagt frem RCT etter RCT som ikke finner noen effekt, eller en påstått udokumentert effekt er i strid med alt vi vet om menneskets biologi og kjemi, så tviholder de alternative behandlere på sine metoder.
Det er altså en enorm forskjell på udokumentert behandling innen skolemedisinen, og på dokumentert ineffektiv behandling innen alternativ medisin. Mens en del av skolemedisinen mangler klinisk evidens, så vil metoder hvor klinisk evidens viser at det ikke virker, normalt forlates. Det ser vi praktisk talt aldri innen alternativ medisin.
Relevant lesestoff:
Evidence-based medicine: a commentary on common criticisms
Evidence based medicine: what it is and what it isn't





